- Остеохондроз поясницы
- Причины развития
- Симптомы остеохондроза поясничного отдела
- Диагностика
- Лечение остеохондроза поясницы
- Профилактика
 Изображение от stefamerpik на Freepik
Изображение от stefamerpik на Freepik
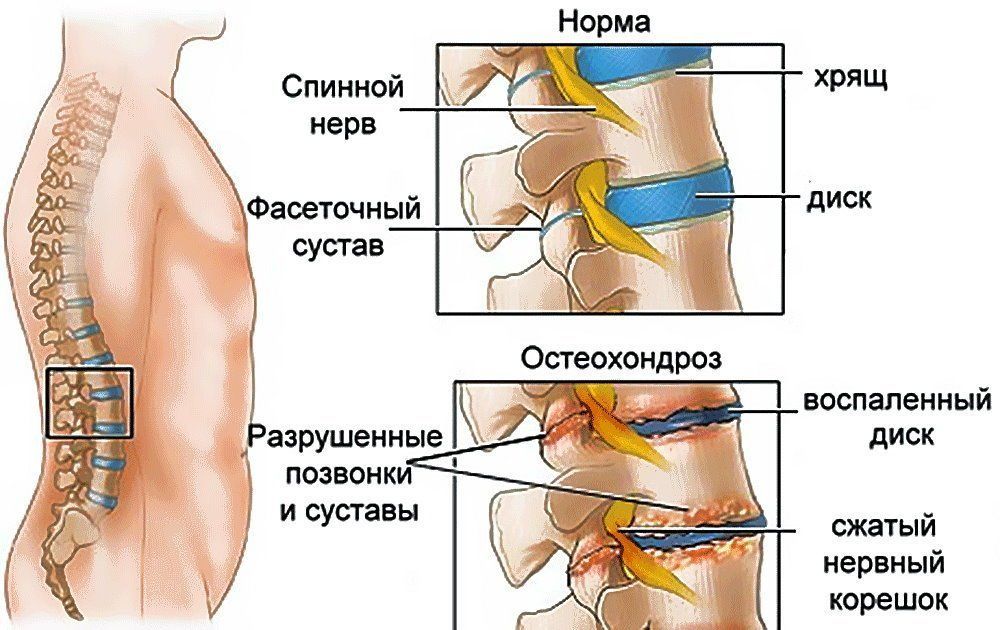
Остеохондроз в области поясницы возникает по причине деформации и разрушения хрящевой ткани межпозвоночных дисков. Без хрящевого материала позвонки утрачивают эластичность, смещаются, вызывая болезненные ощущения. По данным ВОЗ, от заболевания преимущественно страдают люди старше 30 лет. Женщины болеют в три раза чаще, что связано также с возрастными изменениями и снижением уровня кальция в организме.
Остеохондроз поясницы
Из всех заболеваний периферической нервной системы на долю остеохондроза позвоночного столба приходится 80%, из которых 60-80% затрагивают поясничный отдел, состоящий из 5 позвонков. У 40% людей первые признаки болезни проявляются в возрасте 30-35 лет. В пожилом возрасте остеохондроз позвоночника диагностируется у 90% человек. Болезненные ощущения испытывают 7 из 10 человек, обострение может длиться от 6 до 16 месяцев.
Стадии развития
-
1-я – начало дегенеративных нарушений, затрагивающее нервные окончания, нарушающее кровоснабжение. Воспалительный процесс становится причиной болевых ощущений, «отдающих» в ноги. Пациент испытывает эпизодические покалывания в области спины и ягодиц. Проявляется после тяжелых физических нагрузок.
-
2-я – внешняя оболочка межпозвоночного диска (фиброзное кольцо) разрушается. Между позвонками сокращается расстояние, сдавливаются нервные окончания, что провоцирует сильную, острую боль. Симптомы особенно ярко проявляются во время ходьбы.
-
3-я – из-за чрезмерной подвижности позвонков мышечные волокна и нервные окончания сдавливаются. Возникают спазмы, онемения, жгучая боль, грыжи – смещение межпозвоночного диска в спинной мозг.
-
4-я – разрастание патологических экзостозов на костной структуре. Позвоночник в буквальном смысле «каменеет». Прогрессирующий артроз и отсутствие лечение обездвиживают больного.
Причины развития
Заболевание развивается медленно, при стечении ряда обстоятельств, то есть развитие заболевания зависит от влияния не одного, а нескольких факторов:
-
Малоподвижный образ жизни (гиподинамия), сидячая работа, низкий уровень физической активности. На первый взгляд, они не опасны. Однако при длительном воздействии ослабляют тонус мышц, так называемый «мышечный корсет». Он поддерживает позвоночник, внутренние органы. Таким образом, гиподинамия провоцирует нарушение функционирования ряда систем – кровообращения, дыхания, пищеварения.
-
Избыточный вес. При ИМТ (индексе массы тела по Кетле) выше 25 кг/м2 избыточный вес создает дополнительную нагрузку на организм: давит на позвоночник, перегружает суставы, нарушает кровоснабжение.
-
Эндокринные патологические процессы. Гормональный сбой, нарушения в работе надпочечников и щитовидной железы «тормозят» метаболизм организма. Частые гормональные перепады «вымывают» кальций из костной ткани, делая ее слабой и хрупкой.
-
Несбалансированное питание. Популярный и доступный по цене фаст-фуд удовлетворяет энергетические нужды организма в полной мере, при этом с точки зрения насыщения организма необходимыми витаминами и микроэлементами является абсолютно бесполезными.
-
Патологии и генетическая предрасположенность к заболеваниям опорно-двигательного аппарата.
-
Дегенеративные возрастные изменения. Под влиянием времени происходит естественный износ опорной системы.
У мужчин, чья профессия связана со значительными физическими нагрузками, остеохондроз поясничного отдела проявляется в разы чаще.
Симптомы остеохондроза поясничного отдела
Боль – это главный маркер начала болезни и ее локализации. По характеру возникновения, периодичности и протяженности можно поставить предварительный диагноз. Чаще всего пациенты при остеохондрозе поясничного отела испытывают ноющую боль, отдающую в ногу, паховую область, копчик. В горизонтальном положении дискомфорт пропадает.
От ствола позвоночника в разные части тела отходят спинномозговые нервы. Каждый нерв несет ответственность за определенный участок. Это называется «сегментарная иннервация». Именно по этой причине затрагиваемый нерв «отзывается» в конкретной области: так проявляется «корешковый синдром».
Спинномозговая карта нервов позволяет идентифицировать боль с конкретным участком позвоночника: С1-С8 – 8 шейных, Т1-Т12 – 12 грудных, L1-L5 – 5 поясничных, S1-S5 – 5 крестцовых, C0 – 2 копчиковых. Признаки остеохондроза в зависимости сегментарной иннервации:
-
L3-L4 – слабовыраженный коленный рефлекс, частичное онемение, эпизодическая потеря чувствительности отмечаются по передней поверхности бедра;
-
L4-L5 – мышечная слабость, больной не в состоянии зафиксировать корпус стоя на пятках, боль и нарушение чувствительности распространяются на область от поясницы до ягодицы, а также по всей боковой поверхности бедра (сверху вниз).
-
L5–S1 – тремор в икроножной мышце, неспособность устоять на носках, боль в задней поверхности бедра.
В редких случаях в деструктивный процесс вовлекаются и корешковые артерии, провоцируя спинальный инсульт – опасную патологию, при которой пациент сталкивается с парезом и параличом, дисфункцией органов малого таза.
Болевые рефлекторные симптомы
-
Люмбаго или прострел (в данном случае не радикулит!) – острая боль. Любое неловкое движение, даже чихание и кашель провоцируют спазм. Больной самопроизвольно меняет положение тела, смещая его в сторону. Попытка принять вертикальное положение провоцирует новый прострел.
-
Люмбалгия – тупая и ноющая боль, возникающая, с одной стороны. За периодами ремиссии следует обострение, постепенно перерастающее в сильную боль.
-
Люмбоишиалгия – болезненные ощущения проявляются в ноге.
Побочные признаки заболевания не так характеры и их легко принять за симптомы другой проблемы: нарушение потоотделение (гипогидроз), бледность кожных покровов пораженного участка из-за слабого кровообращения, сильная сухость и шелушение.
Диагностика
На начальном этапе собирается полный анамнез пациента. Общую картину должны дополнить заключения хирурга, ортопеда, невропатолога, ревматолога. Специалисты подвергают пациента визуальному осмотру для оценки изменения осанки, тонуса мышц и чувствительности кожи.
Рентгенография проводится для первичной диагностики поясничного остеохондроза 1-й степени, с ее помощью исследуют состояние межпозвоночных дисков, патологии спинного мозга, а также оценивают общее состояние позвоночника. При этом данный вид диагностики н дает полноценной информации о пораженных тканях.
Компьютерная томография (КТ) – высокочувствительное исследование пучком ионизирующих лучей. КТ фиксирует степень деформации дисков, воспалительные процессы оболочки спинного мозга и нервных окончаний в послойном изображении.
Магнитно-резонансная томография (МРТ) информативно показывает общее состояние мышечной массы, сосудов, связок. Выявляет опухоли, воспалительные процессы.
Миелография – один из способов визуальной оценки состояния спинного мозга и нервных корешков посредством введения с помощью иглы контрастного вещества в полость между мягкой оболочной головного мозга и паутинной спинного, заполненную ликвором. Аналогично КТ, МТР и рентгену процедура проводится в режиме реального времени.
Неврологическое обследование чувствительности и рефлексов на предмет патологий – это комплекс исследований, который включает скрининговый метод изучения симметричности конечностей, проверку вибрационной чувствительности, оценку рефлексов Бабинского, Чеддока и Оппенгеймана.
Лечение остеохондроза поясницы
Эффективность консервативного лечения достигается благодаря сочетанию препаратов различных групп, массажу и мануальной терапии. Однако на 3-й стадии поясничный остеохондроз консервативными методами вылечить уже невозможно, требуется хирургическое вмешательство. Один из методов хирургии при остеохондрозе – микродискэктомия. Это – нейрохирургическая операция по удалению грыжи, без повреждения нервных структур. Проводится под общей анестезией. Пациент может ходить уже на 3 сутки.
Медикаментозная терапия (для 1-2 стадии)
-
Анальгетики для купирования болевого синдрома: местные (мази, гели), пероральные (таблетки, суспензии), внутримышечные (растворы для инъекций).
-
Нестероидные противовоспалительные средства для предотвращения развития воспалительного процесса. Снижают температуру, убирают отек. Чаще всего используются гели и таблетки, в более серьезных случаях (воспаление седалищного нерва) – инъекции. Курс прима - 7-14 дней.
-
Миорелаксанты. Назначаются в острый период при мышечных спазмах, а также на период ремиссии для закрепления эффекта.
-
Хондропротекторы. Блокируют разрушительные процессы в межпозвоночных дисках, способствуют регенерации, улучшают обмен веществ в хрящевых тканях.
-
Сосудистые препараты. Способствуют нормализации кровоснабжения опорно-двигательной системы.
-
Витаминные комплексы группы В. Улучшают нервную проводимость.
-
Мочегонные средства. Снижают отечность.
В качестве экстренной помощи в момент обострения используются сильнодействующие инъекции – паравертебральная блокада, вызывающая временную потерею чувствительности.
Рекомендуется также 2 раза в год проходить курс мануальной терапии, которая снимает напряженность в мышцах, спазмы, восстанавливает кровообращение, улучшает циркуляцию лимфы, повышает подвижность опорно-двигательной системы.
Профилактика
-
Активный образ жизни в сочетании с умеренными физическими нагрузками;
-
Выбор в пользу удобной или, если имеются показания, ортопедической обуви;
-
Полноценное питание;
-
Контроль массы тела;
-
Сон только на ортопедическом матрасе и подушке;
-
Офисная мебель только с ровной спинкой;
-
Отказ от сильных нагрузок на спину и позвоночник. В случае переноски тяжелых вещей нагрузку следует распределять равномерно в обе руки.






