2. Дисплазия тазобедренных суставов
3. Дисплазия шейки матки
 Изображение от pressfoto на Freepik
Изображение от pressfoto на Freepik
Дисплазией называют нарушение формирования отдельных клеток, тканей, частей тела или органов. Патология проявляется атипичным строением клеток, изменением формы или размера пораженного органа, что приводит к нарушению его функций. Дисплазия может быть врожденной и приобретенной. Чаще встречается врожденная патология, которая обусловлена различными нарушениями развития эмбриона. Заболевание проявляется в постнатальном периоде, а в некоторых случаях - во взрослом возрасте.
Виды дисплазии
Термин "дисплазия" и "диспластический процесс" используют для обозначения любой патологии, вызванной неправильным строением и формированием. Чаще всего встречается дисплазия следующих органов и тканей:
- тазобедренные суставы;
- шейка матки;
- соединительная ткань;
- твердая ткань зуба;
- фибродисплазия.
Редко встречаются метатропическая и метэпифизарная формы дисплазии, синдром Ярхо-Левина. Эти заболевания относятся к генетическим расстройствам.
Для патологии каждого типа характерна своя симптоматика, способы диагностики и лечения.
Дисплазия тазобедренных суставов
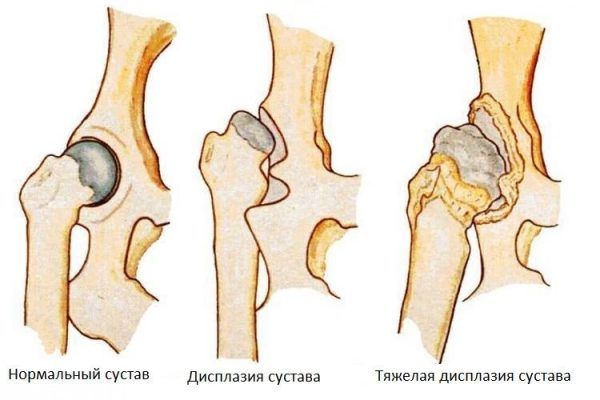
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра - тяжелой форме дисплазии.
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания - неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина - тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Дисплазия шейки матки
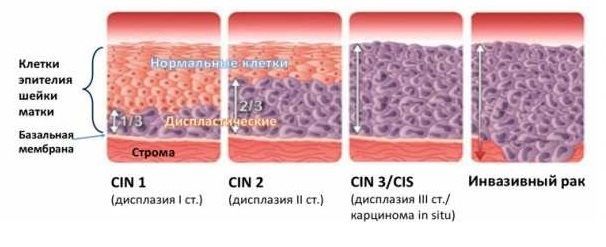
Данная гинекологическая патология встречается у женщин 25-35 лет. Она заключается в изменениях эпителия влагалищной части матки. Заболевание представляет опасность в связи с вероятностью перехода в злокачественную форму. В процессе его развития изменения затрагивают клетки и слои плоского эпителия. Меняется их форма и размеры, исчезает деление эпителия на слои.
Дисплазия может протекать в легкой, умеренной или тяжелой форме.
Тяжелую форму иначе называют неинвазивным раком. Изменения затрагивают все слои плоского эпителия, однако патологический процесс не распространяется на мышцы, сосуды.
Причины
Главной причиной заболевания специалисты называют папилломавирусную инфекцию. Некоторые виды папилломавируса являются онкогенными, то есть способными провоцировать злокачественные процессы в клетках. В первую очередь это типы ВПЧ-16 и ВПЧ-18.
Некоторые факторы при заражении папилломавирусом выступают как отягощающие. Среди них:
- сниженный иммунитет;
- воспалительные заболевания органов женской половой системы;
- эндокринные нарушения;
- курение;
- травматичные роды, повреждение половых органов.
При совокупности этих факторов папилломавирусная инфекция может приводить к дисплазии и вызванным ею осложнениям.
Симптомы
Женщина может долгое время не подозревать о патологии, так как она обычно не дает болевых ощущений и других ярко выраженных симптомов. Как правило, дисплазию обнаруживают во время профилактического осмотра или при обращении к врачу с подозрением на воспалительное заболевание.
На фоне клеточных изменений эпителиального слоя шейки матки у женщины могут развиваться воспалительные процессы, вызванные инфекцией. Они дают ярко выраженную симптоматику, которая заключается в появлении выделений из влагалища, жжении и других некомфортных ощущений. Чаще всего при осмотре диагностируют кольпит, цервицит.
В некоторых случаях дисплазию шейки матки обнаруживают у пациентов с гонореей, хламидиозом, кондиломой влагалища.
Диагностика
Для уточнения диагноза женщине необходимо пройти осмотр у гинеколога. Врач использует различные методы диагностики. Клинически выраженную дисплазию можно обнаружить при помощи стандартного осмотра с введением зеркал.
Кольпоскопия - осмотр шейки матки под увеличением - дает точные результаты. При помощи специального оптического прибора, который увеличивает изображение в 10 раз, врач может рассмотреть состояние клеток шейки матки, провести диагностические пробы.
Также у пациентки берется мазок с разных участков шейки матки и исследуется на наличие измененных клеток. Для подтверждения диагноза врач может порекомендовать биопсию тканей, где происходит патологический процесс.
Определить папилломавирусную инфекцию в организме пациентки поможет ПРЦ-тест, который установит присутствие возбудителя и его штамм. Врачу важно определить, является ли выявленный тип вируса онкогенным, так как от этого зависит выбранная схема лечения.
Лечение
В лечении дисплазии шейки матки используют интерфероны, препараты для стимулирования иммунитета.
Хирургическое лечение заключается в удалении пораженного участка или всего органа. Специалисты используют метод криодеструкции, электрокоагуляцию, лазерную хирургию. В сложных случаях может потребоваться ампутация шейки матки.
При легкой и умеренной степени заболевания возможен самостоятельный регресс дисплазии. В этом случае врач порекомендует отложить хирургическое лечение. Пациентке назначают противовоспалительные препараты с регулярным контролем состояния пораженной зоны. Каждые 3-4 месяца проводится цитологический тест на выявление атипичных клеток. Если медикаментозная терапия не приводит к нормализации состояния, женщине проводится операция по удалению измененной зоны.