- Врожденный и приобретенный порок сердца
- Причины развития
- Типы и симптомы
- Диагностика
- Медикаментозное лечение порока сердца
- Хирургические методы
- Профилактика
 Изображение от tirachardz на Freepik
Изображение от tirachardz на Freepik
Порок сердца – анатомическая патология структуры сердца, сосудов и клапанов, которая нарушает естественную циркуляцию крови. Заболевание встречается у каждого восьмого ребенка из тысячи. Диагноз становится главной причиной смертности среди детей возрастом до 1 года.
У женщины, чей вес превышает норму, риск родить ребенка с патологическими отклонениями развития сердца на 36% выше, чем у здоровой женщины. Примерно 0,2% взрослого населения страдает от порока сердца, который может сопровождаться регулярными симптомами экстрасистолии (внеочередными сокращениями сердца или его участков) и иметь регулярный характер. Во избежании осложнений в комплексную терапию могут входить препараты бета1-адреноблокаторы, например, Анаприлин, который снижает частоту сердечных сокращений и предотвращает развитие аритмии.
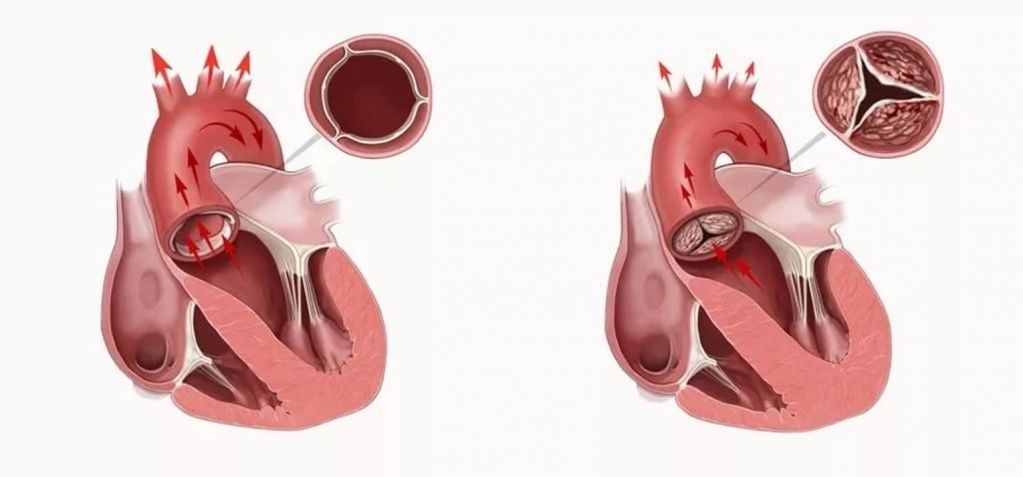
Врожденный и приобретенный порок сердца
Врожденный порок сердца (ВПС) развивается у детей во внутриутробном состоянии, в интервале первого триместра, между третей и восьмой неделей. Поражение затрагивает стенки среднего мышечного слоя органа (миокарда) и прилегающих крупных сосудов. У младенцев проявляется синюшным оттенком кожных покровов во время плача, кормления. Заболевание прогрессирует с течением времени, полноценное восстановление возможно только после хирургического вмешательства.
Приобретенный порок сердца (ППС) развивается из-за нарушения функций сердечных клапанов, которые перекрывают обратный ход крови. Сердечные клапаны – это впускные и выпускные механизмы, регулирующие поток крови через предсердия и желудочки.
Причины развития
ППС развивается в результате воспаления внутренней сердечной оболочки (эндокардит), системного воспалительного процесса с поражением сердечных тканей (ревматизм), инфекционного эндокардита или травмы грудной области.
ВПР возникает при патологиях развития плода во время беременности, спровоцированных вредными факторами: инфекционными заболеваниями матери, а также ее вредными привычками: курением и употреблением алкоголя. Заболевание может быть спровоцировано и внешними факторами: высоким радиационным фоном, отравлением тяжелыми металлами.
Кроме этого, риск патологии возрастает, если возраст будущей матери превышает 35 лет, так как в этом случае повышается вероятность хромосомных аномалий.
Типы и симптомы
Выделяют четыре типа врожденного порока сердца:
- Дефект (отверстие) в межпредсердной перегородке, из-за которого правое и левое предсердия сообщаются. Патология встречается в три раза чаще у женщин, чем у мужчин. У детей протекает бессимптомно, первые признаки проявляются от 15 до 20 лет: появляются одышка, утомляемость, бледность, частые бронхиты.
- Дефект межжелудочковой перегородки нарушает сердечные функции и влияет на кровообращение. Встречается у 5% детей из тысячи, аномалия занимает второе место среди ВПС. Симптомы: частые пневмонии, бледность кожи, выпячивание среднего отдела грудной клетки.
- Открытый артериальный проток, соединяющий аорту с артерией легкого. Он используется организмом только в период внутриутробного развития. В норме сужается и полностью зарастает в течение первых 15-20 часов жизни новорожденного. Клинические проявления: одышка, склонность к частым ОРВИ, утомляемость, частый пульс, пониженное систолическое давление, диастолическое - в норме.
- Коарктация аорты – сужение просвета, которое возникает на любом участке. Для заболевания характерны частая головная боль, головокружение, диспропорциональное развитие (на фоне задержки роста сильное развитие плечевого пояса), гипотрофия мышечных тканей нижних конечностей.
Типы приобретенного порока сердца:
- Изолированная недостаточность митрального клапана, неспособность препятствовать обратному оттоку крови в момент сокращения органа. Болезнь может не проявляться никакими симптомами в течение длительного периода времени. Типичные жалобы – ортопноэ (одышка при горизонтальном положении тела), вздутие вен на шее, асцит (скопление жидкости в брюшной полости), цианоз (синюшный оттенок) губ, кончиков пальцев и носа.
- Митральный стеноз – сужение предсердно-желудочкового отверстия. Развивается, как осложнение ревматизма. Пациенты страдают от диспепсических расстройств, мышечной слабости, сердечной астмы, болезненных ощущение в области сердца.
- Аортальная недостаточность – патологические изменения в структуре соединительной ткани клапана аорты. Характер симптомов и их сила зависят от степени деформации клапана. Симптомы: капиллярный пульс, пульсация и сужение зрачков, тик (покачивание головы), стенокардия.
- Аортальный стеноз – сужение устья аорты из-за разрастания эпикарда. Чрезмерная нагрузка может в любой момент вызвать отек легких. Сердечная астма и стенокардия – главные клинические признаки.
Диагностика
Обследование начинается с визуального осмотра кожных покровов и прослушивания сердца и легких для выявления шумов.
Для более точной диагностики используют аппаратные методы:
- Измерение артериального давления. Высокое кровяное давление (артериальная гипертензия) – решающий фактор развития болезней сердца.
- Электрокардиограмма (ЭКГ). Базовое обследование в состоянии покоя, а также ЭКГ при физической нагрузке, чтобы измерить потенциалы сердца в состоянии стресса.
- УЗИ сердца. Исследование помогает выявить проблемы с сердечным клапаном. Проводится как в состоянии покоя, так и с физическими нагрузками.
- Сцинтиграфия миокарда. Исследует кровоснабжение с помощью слаборадиоактивного маркера, который вводят через вену. Если вещество не скапливается должным образом в определенных структурах сердечной мышцы, это указывает на недостаток кислорода.
- Коронарография. В бедренной или лучевой артерии крепится катетер, через который подается контрастное вещество. Обследование позволяет оценить состояние коронарных сосудов на предмет возможных сужений.
К другим методам аппаратной диагностики пороков сердца относятся позитронно-эмиссионная томография, компьютерная томография, магнитно-резонансная томография.
Медикаментозное лечение порока сердца
Порок сердца требует комплексного медикаментозного лечения. Каждый препарат предназначен для купирования определенного симптома заболевания с целью снизить риск сердечного приступа.
- Тромбоцитарные ингибиторы. Лекарства предотвращают слипание тромбоцитов в крови, предотвращают тромбоз в коронарных артериях. Активным ингредиентом является ацетилсалициловая кислота (АСК).
- Бета-блокаторы. Снижают кровяное давление, замедляют сердцебиение, снижают потребность в кислороде, облегчают работу сердца.
- Гиполипидемические препараты (статины). Понижают уровень холестерина и замедляют прогрессирование атеросклероза.
- Нитраты. Расширяют кровеносные сосуды в сердце, чтобы улучшить снабжение сердца кислородом. Нитраты действуют особенно быстро, поэтому подходят в качестве неотложных лекарств в случае острого приступа стенокардии.
- Антагонисты кальция. Расширяют коронарные артерии, снижают кровяное давление.
Хирургические методы
Если заболевание невозможно контролировать с помощью лекарств, необходимо провести операцию по расширению просвета артерий: шунтирование или коронарную ангиопластику.
Шунтирование рекомендовано, если диагностировано сужение трех основных стволов коронарных артерий. Во время операции перекрывается узкое место в коронарной артерии, затем к ней присоединяют здоровый сосуд из груди или голени за пределами области сужения.
Чрескожная транслюминальная коронарная ангиопластика предполагает расширение сосуда с помощью надувного баллонного катетера. При необходимости также вставляется гибкий металлический цилиндр (стент).
Решение о хирургическом лечении всегда принимается индивидуально. Помимо результатов анализов и исследований, принимаются во внимание сопутствующие заболевания и возраст пациента.
Профилактика
Регулярные физические нагрузки снижают артериальное давление, положительно влияют на уровень сахара в крови и метаболизм липидов. Интенсивность и продолжительность тренировок регулируется по согласованию с врачом.
Кроме этого, необходимо снизить уровень стресса и нормализовать артериальное давление с помощью гипотензивных препаратов.